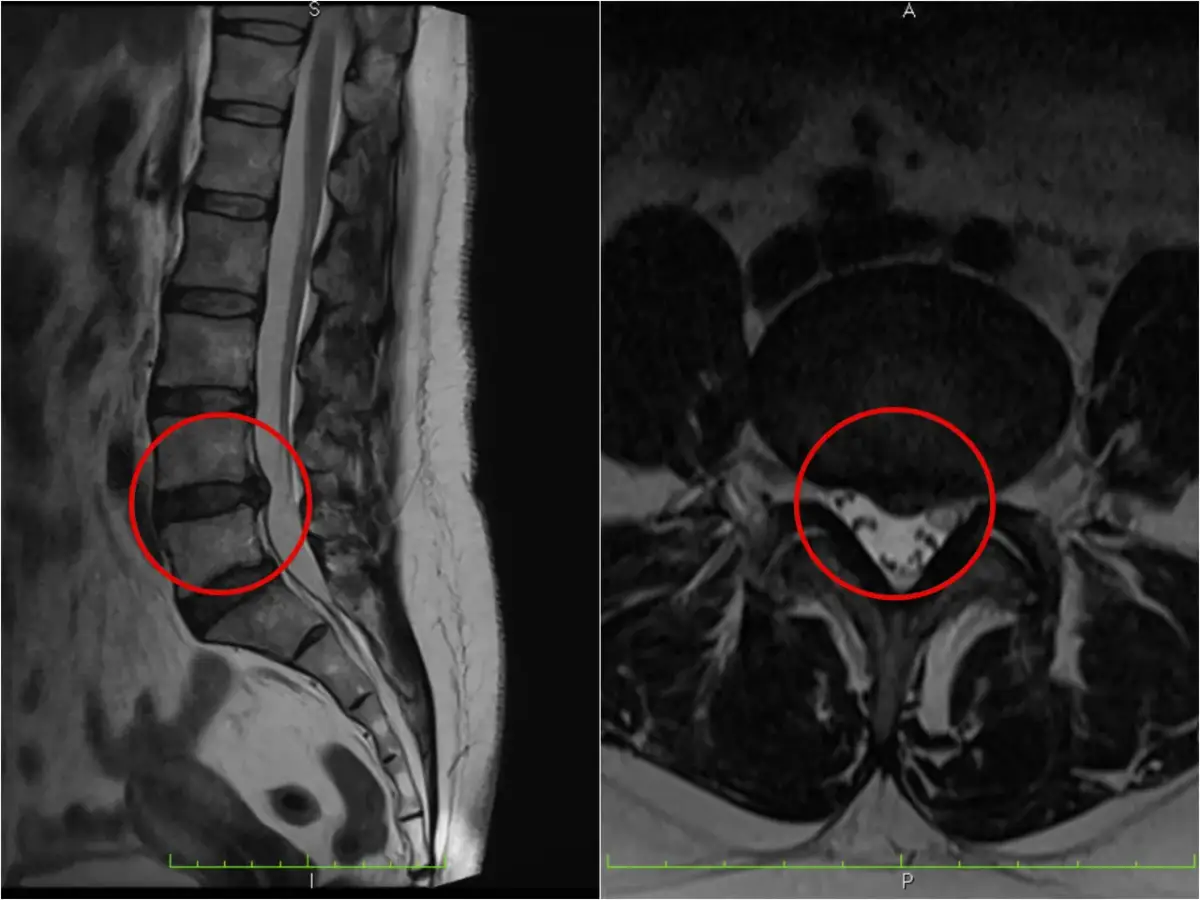
Zmiana opisana jako szerokopodstawna wypuklina krążka międzykręgowego często brzmi groźniej, niż wynika to z samego obrazu. W praktyce najważniejsze jest to, czy krążek rzeczywiście drażni nerwy, jakie daje objawy i czy wymaga leczenia, czy tylko rozsądnej obserwacji. Poniżej wyjaśniam, co oznacza taki wynik, jak odróżnić go od innych zmian i kiedy trzeba działać szybciej.
Najważniejsze fakty o tej zmianie, zanim przejdziesz do szczegółów
- To przede wszystkim opis obrazu, a nie samodzielne rozpoznanie wymagające od razu operacji.
- Zmiana szerokopodstawna obejmuje zwykle większy fragment obwodu krążka, a nie jeden mały punkt.
- Taki wynik może nie dawać żadnych objawów i bywa znaleziskiem przypadkowym w rezonansie.
- Najczęściej zaczyna się od leczenia zachowawczego: ruchu dobranego do objawów, rehabilitacji i odciążenia kręgosłupa.
- Alarmujące są objawy neurologiczne, zaburzenia oddawania moczu lub stolca oraz szybko narastające osłabienie kończyny.
- Sama nazwa z opisu badania nie mówi jeszcze, czy potrzebna będzie operacja.
Co oznacza taki opis w badaniu kręgosłupa
Krążek międzykręgowy działa jak amortyzator między kręgami. Składa się z miękkiego jądra miażdżystego i bardziej wytrzymałego pierścienia włóknistego, który utrzymuje całość w ryzach. Gdy w opisie pojawia się szerokopodstawna wypuklina, chodzi o sytuację, w której krążek wybrzusza się na większym odcinku swojego obwodu, zwykle bez pełnego przerwania zewnętrznej struktury.
Najprościej powiedziałbym tak: krążek nie pęka punktowo, tylko „rozlewa się” szerzej na obwodzie. To ważne rozróżnienie, bo taki obraz częściej pasuje do zmian przeciążeniowo-zwyrodnieniowych niż do ostrej, gwałtownej kontuzji. Nie znaczy to jednak, że wynik można zignorować - znaczenie ma to, czy wypuklina zwęża przestrzeń dla nerwów i czy zgadza się z objawami pacjenta.
W praktyce patrzę na taki opis jako na sygnał: „tu warto sprawdzić, czy krążek jeszcze tylko uwypukla się, czy już zaczyna drażnić sąsiednie struktury”. I właśnie to prowadzi do kolejnego pytania: czym różni się od innych zmian w dysku.

Jak odróżnić wypuklinę od protruzji i przepukliny
W opisach badań obrazowych nazewnictwo bywa nieco nierówne, dlatego zawsze warto czytać cały wynik, a nie tylko jedno słowo. Mimo to pewne różnice są praktycznie użyteczne. Wypuklina oznacza zwykle szersze, bardziej rozlane uwypuklenie, protruzja jest bardziej ogniskowa, a przepuklina wiąże się z wyraźniejszym uszkodzeniem pierścienia i większym wysunięciem materiału krążka.
| Termin | Co dzieje się z krążkiem | Co to zwykle oznacza w praktyce |
|---|---|---|
| Wypuklina | Krążek wybrzusza się szerzej, ale zewnętrzna warstwa jest zachowana | Często mniej agresywny obraz, choć nadal może dawać ból lub ucisk |
| Protruzja | Uwypuklenie jest bardziej miejscowe i wyraźniej ograniczone | Większa szansa na lokalny kontakt z nerwem |
| Przepuklina / ekstruzja | Dochodzi do większego przerwania ciągłości i wysunięcia materiału krążka | Częściej daje objawy korzeniowe i bywa bardziej problematyczna klinicznie |
Warto pamiętać o jednym: nie każda zmiana „gorsza” z nazwy musi boleć mocniej, a nie każda „łagodniejsza” jest zupełnie nieistotna. Ostateczne znaczenie zależy od położenia zmiany, stopnia zwężenia kanału lub otworów międzykręgowych oraz tego, czy objawy pacjenta układają się w typowy wzorzec ucisku nerwu. To właśnie te szczegóły najbardziej porządkują dalsze postępowanie.
Jakie objawy daje i kiedy bywa przypadkowym znaleziskiem
Duża część osób dowiaduje się o zmianie w krążku przy okazji rezonansu zleconego z innego powodu. To nie jest rzadkie. Krążek może być uwypuklony, a mimo to nie powodować dolegliwości. Zdarza się też odwrotna sytuacja: ból jest wyraźny, ale opis badania wygląda niepozornie. Dlatego nie leczymy samego obrazu, tylko człowieka.
Najczęstsze dolegliwości zależą od tego, który odcinek kręgosłupa jest zajęty:
- odcinek szyjny - ból karku, barku, promieniowanie do ręki, drętwienie palców, czasem ograniczenie ruchu głowy,
- odcinek piersiowy - ból między łopatkami lub uczucie „opasania” klatki piersiowej,
- odcinek lędźwiowy - ból krzyża, pośladka, uda lub łydki, nasilający się przy siedzeniu, schylaniu albo dźwiganiu.
Tu pojawia się ważna zasada: sam opis nie wystarcza do oceny ryzyka. Liczy się także czas trwania objawów, ich nasilenie i to, czy z tygodnia na tydzień jest lepiej, czy gorzej. Następny krok to zrozumienie, jak lekarz ocenia, czy zmiana rzeczywiście ma znaczenie kliniczne.
Jak ocenia się, czy zmiana rzeczywiście tłumaczy dolegliwości
W praktyce diagnostyka nie opiera się wyłącznie na rezonansie. Najpierw liczy się wywiad: gdzie boli, od kiedy, co nasila objawy, co przynosi ulgę i czy ból promieniuje w typowy sposób. Potem dochodzi badanie neurologiczne, w którym sprawdza się siłę mięśni, czucie, odruchy i zakres ruchu. Dopiero ten zestaw mówi, czy zmiana w krążku ma realne znaczenie, czy jest tylko „tłem” w obrazie.
Badania obrazowe, takie jak MRI, są bardzo pomocne, bo pokazują budowę tkanek miękkich i relacje z nerwami. Ale samo zdjęcie nie odpowiada na pytanie, czy dany fragment krążka boli. To dlatego dwa osoby z podobnym opisem mogą mieć zupełnie inne doświadczenia: jedna nie odczuwa nic, druga ma wyraźny ból promieniujący. Obraz bez objawów nie jest jeszcze chorobą wymagającą agresywnego leczenia.
Najbardziej praktycznie patrzę na trzy rzeczy:
- czy objawy pasują do poziomu zmiany,
- czy jest ucisk na korzeń nerwowy albo zwężenie otworów międzykręgowych,
- czy pojawia się osłabienie, zaburzenie czucia lub inne ubytki neurologiczne.
Jeśli te elementy się zgadzają, wynik nabiera znaczenia. Jeśli nie, warto szukać także innych przyczyn bólu, takich jak przeciążenie mięśni, stawy międzykręgowe, biodra czy zwyrodnienia w innych odcinkach. I właśnie dlatego leczenie nie powinno być schematem „jeden wynik = jedna terapia”.
Co zwykle pomaga w leczeniu i rehabilitacji
W większości przypadków zaczynam od leczenia zachowawczego. To nie jest ani bierność, ani „czekanie aż przejdzie”. Chodzi o rozsądne zmniejszenie drażnienia tkanek, wyciszenie bólu i odbudowę kontroli nad ruchem. Najczęściej najlepsze efekty daje połączenie kilku elementów, a nie jeden zabieg wykonywany w oderwaniu od reszty.
| Co zwykle robię | Po co to jest | Na co uważać |
|---|---|---|
| Modyfikacja obciążenia i pozycji | Zmniejsza drażnienie krążka i nerwów | Nie chodzi o całkowity bezruch |
| Ćwiczenia dobrane przez fizjoterapeutę | Poprawiają stabilizację, ruch i kontrolę mięśniową | Źle dobrane ćwiczenia mogą nasilić ból |
| Leki przeciwbólowe lub przeciwzapalne zalecone przez lekarza | Wyciszają objawy, by dało się ruszać i ćwiczyć | Nie usuwają przyczyny i nie powinny być jedyną strategią |
| Edukacja ergonomiczna i korekta codziennych nawyków | Zmniejsza nawroty po powrocie do pracy i aktywności | Efekt wymaga czasu, a nie jednego dnia |
| Zabieg operacyjny | Rozważa się go przy utrwalonych objawach lub istotnym ubytku neurologicznym | To zwykle nie jest pierwszy krok |
Z mojej perspektywy najwięcej daje rehabilitacja prowadzona rozsądnie i konsekwentnie. Nie chodzi o to, by „rozmasować kręgosłup” i czekać na cud, tylko o odzyskanie tolerancji na ruch, poprawę stabilizacji tułowia i stopniowy powrót do obciążeń. W niektórych przypadkach pomagają też techniki manualne, trakcja czy praca nad wzorcem ruchu, ale zawsze jako element szerszego planu, a nie samodzielny, uniwersalny lek.
Trzeba też uczciwie powiedzieć, że nie każda zmiana znika z obrazu po kilku tygodniach. Celem leczenia jest przede wszystkim poprawa funkcji, zmniejszenie bólu i ograniczenie nawrotów. To bardziej realistyczny i bardziej użyteczny cel niż szukanie idealnie „czystego” rezonansu.
Kiedy potrzebna jest pilna konsultacja
Są sytuacje, w których nie warto czekać na planową wizytę. Jeśli pojawia się szybko narastające osłabienie nogi lub ręki, opadanie stopy, wyraźne zaburzenia czucia albo problemy z kontrolą moczu czy stolca, potrzebna jest pilna ocena lekarska. To samo dotyczy drętwienia okolicy krocza, silnego bólu po urazie, gorączki z bólem kręgosłupa albo objawów, które budzą podejrzenie infekcji lub innej poważniejszej przyczyny.W praktyce niepokoi mnie także sytuacja, w której ból promieniuje coraz dalej, a do tego pacjent zaczyna wyraźnie słabnąć funkcjonalnie: trudniej wejść po schodach, stanąć na palcach, utrzymać chwyt lub normalnie przespać noc. Taki przebieg wymaga szybszej decyzji niż samodzielne próby „rozchodzenia” bólu.
Jeśli objawy są stabilne i bez cech alarmowych, można działać spokojniej, ale nadal sensownie: z ruchem, obserwacją reakcji organizmu i kontrolą specjalisty. To podejście zwykle daje lepszy efekt niż chaotyczne testowanie kolejnych metod na własną rękę.
Jak wykorzystać opis MRI na swoją korzyść
Najbardziej praktyczna rada jest prosta: nie analizuj samej nazwy zmiany, tylko cały kontekst. W opisie zwracaj uwagę na słowa takie jak „ucisk”, „kontakt z korzeniem”, „zwężenie kanału”, „otwory międzykręgowe”, „cechy zwyrodnienia” i „obecność stenozy”. To właśnie te informacje lepiej niż sama etykieta podpowiadają, czy problem jest tylko obrazowy, czy już kliniczny.- Zapisz, kiedy ból się pojawia i co go nasila.
- Weź na wizytę nie tylko opis, ale też obrazy badania, jeśli masz do nich dostęp.
- Porównaj objawy z poziomem zmiany, a nie wyłącznie z samą jej nazwą.
- Nie zakładaj z góry, że każda wypuklina wymaga operacji.
- Jeśli objawy się zmieniają, aktualizuj ocenę, zamiast trzymać się jednego wyniku sprzed miesięcy.
W przypadku zmian w krążkach międzykręgowych najbardziej rozsądne jest myślenie w trzech krokach: co pokazuje obraz, co czuje pacjent i czy te dwie rzeczy do siebie pasują. Jeśli pasują, łatwiej dobrać leczenie. Jeśli nie pasują, warto szukać szerszego wyjaśnienia bólu, zamiast przywiązywać się do jednego określenia z rezonansu.
Jeżeli masz opis badania i chcesz go zrozumieć, zacznij od objawów, a dopiero potem wróć do terminów radiologicznych. To zwykle najlepiej porządkuje decyzję, czy wystarczy rehabilitacja i obserwacja, czy potrzebna jest szybsza konsultacja ortopedyczna lub neurologiczna.