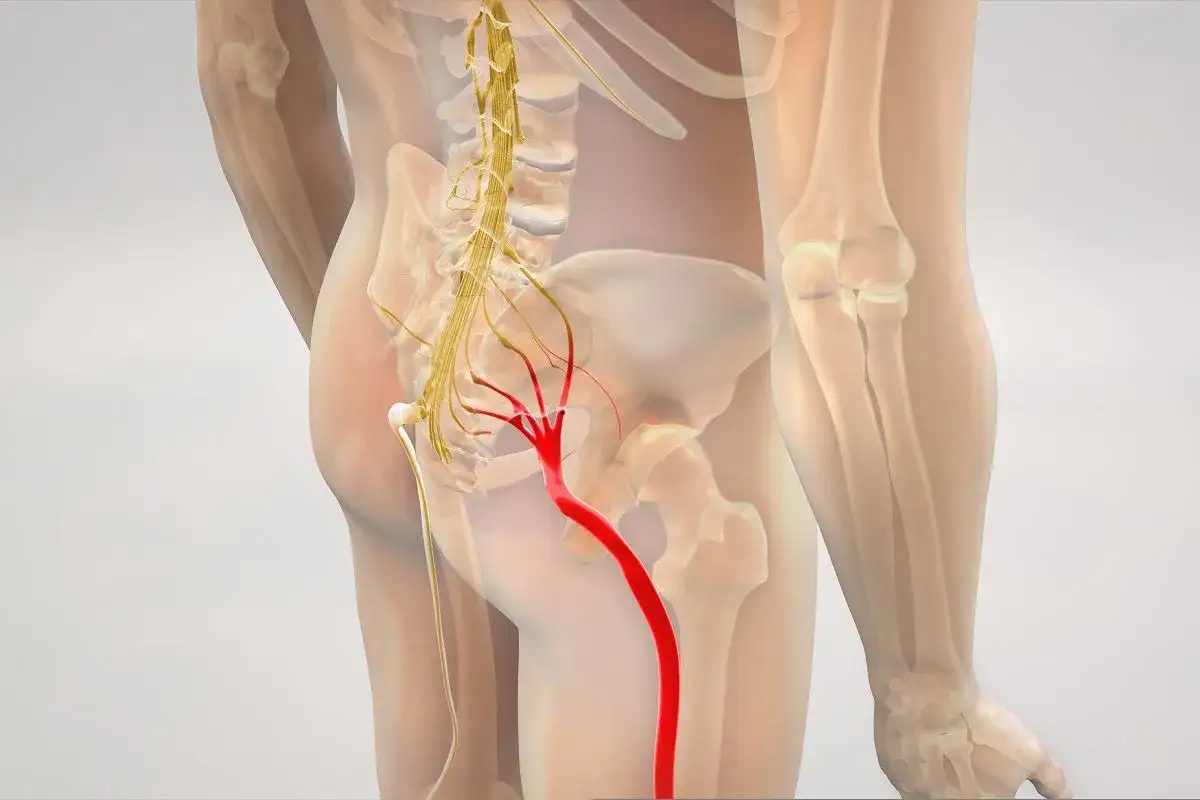
Rwa kulszowa potrafi wyłączyć z normalnego funkcjonowania szybciej, niż wiele osób się spodziewa. Najważniejsze jest jednak nie samo nazwanie bólu, tylko szybkie ustalenie, kto powinien go ocenić: lekarz rodzinny, ortopeda, neurolog, a czasem od razu neurochirurg. W tym artykule wyjaśniam, jaką ścieżkę wybrać, kiedy nie zwlekać z pomocą i jak wygląda sensowne leczenie kręgosłupa przy objawach korzeniowych.
Przy rwie kulszowej liczy się szybka ocena objawów i właściwy pierwszy krok
- W typowym, niealarmowym epizodzie najlepiej zacząć od lekarza POZ, który oceni objawy i skieruje dalej.
- Ortopeda i neurolog to najczęstsze specjalizacje zajmujące się zespołem korzeniowym związanym z kręgosłupem.
- Neurochirurg jest potrzebny wtedy, gdy pojawia się niedowład, narastający deficyt neurologiczny albo podejrzenie pilnego ucisku.
- Fizjoterapia ma największy sens po ustaleniu rozpoznania i powinna być dobrana do fazy bólu.
- Alarmem są zaburzenia oddawania moczu, drętwienie krocza, gorączka, uraz i szybko narastające osłabienie nogi.
Najpierw lekarz rodzinny, potem specjalista od kręgosłupa
Rwa kulszowa nie jest osobną chorobą, tylko objawem. Zwykle stoi za nią zespół korzeniowy, czyli podrażnienie albo ucisk korzenia nerwowego wychodzącego z kręgosłupa lędźwiowego. Dlatego pierwsza dobra odpowiedź brzmi: jeśli ból nie wygląda alarmowo, zacznij od lekarza POZ, a dopiero potem przejdź do ortopedy, neurologa albo lekarza rehabilitacji.W praktyce najczęściej zaczynam od lekarza rodzinnego, bo to on może zebrać objawy, zbadać odruchy, siłę mięśni i czucie, a następnie zdecydować, czy obraz pasuje do typowej rwy kulszowej, czy wymaga szybszej diagnostyki. Jeśli ból wraca, promieniuje do nogi albo towarzyszy mu drętwienie, ortopeda lub neurolog są równie sensownym wyborem na kolejnym etapie.
| Specjalista | Kiedy ma największy sens | Co zwykle robi |
|---|---|---|
| Lekarz POZ | Pierwszy epizod bólu, brak objawów alarmowych, potrzeba szybkiej oceny i skierowania | Bada, zleca leczenie objawowe, kieruje dalej, jeśli trzeba |
| Ortopeda | Ból kręgosłupa lędźwiowego, podejrzenie dyskopatii, przeciążenie, nawroty | Ocenia układ ruchu, decyduje o diagnostyce i leczeniu zachowawczym lub zabiegowym |
| Neurolog | Dominują drętwienie, mrowienie, zaburzenia czucia, ból promieniujący do nogi | Sprawdza objawy neurologiczne i różnicuje źródło dolegliwości |
| Neurochirurg | Silny ucisk na struktury nerwowe, niedowład, podejrzenie konieczności operacji | Ocenia, czy leczenie zabiegowe ma realne wskazania |
| Lekarz rehabilitacji lub fizjoterapeuta | Plan powrotu do sprawności, nawracające epizody, praca nad stabilizacją | Układa rehabilitację, dobiera ćwiczenia i pracę nad ruchem |
Jeśli miałbym to uprościć, powiedziałbym tak: przy świeżym bólu bez deficytów neurologicznych zwykle wystarczy POZ, a gdy objawy są bardziej typowe dla ucisku korzenia albo wracają, lepiej od razu celować w ortopedę lub neurologa. To pozwala nie tracić czasu na przypadkowe wizyty i szybciej przejść do sensownej diagnostyki.
Kiedy ból wymaga pilnej pomocy, a nie zwykłej wizyty
Są sytuacje, w których nie czeka się na wolny termin w poradni. Gdy ból kręgosłupa łączy się z narastającym osłabieniem nogi, opadaniem stopy, problemem z chodzeniem, drętwieniem okolicy krocza albo zaburzeniem oddawania moczu czy stolca, potrzebna jest pilna ocena lekarska. To mogą być objawy poważnego ucisku na struktury nerwowe.- Jeśli pojawia się niedowład, nie warto „przeczekać weekendu”.
- Jeśli drętwieje krocze lub okolica „siodła”, to jest sygnał alarmowy.
- Jeśli po bólu kręgosłupa nie możesz oddać moczu przez około 12 godzin, sprawa jest pilna.
- Jeśli ból pojawił się po urazie, wymaga szybszej diagnostyki.
- Jeśli dolegliwościom towarzyszą gorączka, dreszcze albo wyraźne pogorszenie stanu ogólnego, trzeba wykluczyć przyczynę inną niż zwykłe przeciążenie.
Medycyna Praktyczna zwraca uwagę, że brak możliwości oddania moczu przez około 12 godzin przy bólu kręgosłupa lub rwie kulszowej jest jednym z objawów, których nie wolno bagatelizować. W takich sytuacjach sensowniejszy jest SOR albo pilna konsultacja szpitalna niż kolejna próba samoleczenia.
To właśnie odróżnienie zwykłego epizodu od sytuacji alarmowej decyduje o tym, czy wybór lekarza jest sprawą kilku dni, czy kilku godzin. Skoro to już jasne, warto zobaczyć, jak wygląda diagnostyka, gdy trafimy do właściwego gabinetu.
Jak wygląda diagnostyka i po co lekarz pyta o szczegóły bólu
W pierwszej kolejności lekarz chce wiedzieć, gdzie boli, jak boli i dokąd promieniuje. Przy rwie kulszowej znaczenie ma nie tylko sam ból, lecz także jego kierunek, osłabienie siły mięśniowej, drętwienie, zaburzenia czucia i to, czy dolegliwości nasilają się przy siedzeniu, kaszlu albo schylaniu. To właśnie te informacje pomagają odróżnić zwykły ból pleców od ucisku korzenia nerwowego.
W badaniu fizykalnym lekarz sprawdza odruchy, siłę mięśni, czucie i często wykonuje prosty test unoszenia wyprostowanej nogi. To tzw. objaw Lasègue’a - gdy uniesienie nogi wywołuje ból promieniujący wzdłuż tylnej części kończyny, podejrzenie rwy kulszowej staje się bardziej prawdopodobne. Sam test nie zastępuje całej diagnostyki, ale bywa bardzo pomocny w gabinecie.
Badania obrazowe nie są potrzebne w każdym przypadku od razu. RTG pokazuje głównie kości, a nie nerwy ani krążki międzykręgowe, więc ma ograniczoną wartość przy typowej rwie kulszowej. Rezonans magnetyczny daje znacznie pełniejszy obraz, ale zwykle zleca się go wtedy, gdy objawy są silne, utrzymują się dłużej, narastają albo rozważa się leczenie zabiegowe. Czasem potrzebne bywają też inne badania, na przykład przy nietypowym przebiegu albo wątpliwościach diagnostycznych.
Im lepiej lekarz zrozumie przebieg dolegliwości, tym szybciej wyłapie, czy problem dotyczy samego korzenia nerwowego, czy trzeba szukać innej przyczyny. Z taką wiedzą łatwiej przejść do wyboru specjalisty, który rzeczywiście poprowadzi leczenie.
Ortopeda, neurolog czy neurochirurg w leczeniu rwy kulszowej
W polskich realiach najczęściej spotyka się trzy scenariusze. Ortopeda prowadzi pacjenta wtedy, gdy obraz pasuje do problemu z kręgosłupem i układem ruchu. Neurolog jest szczególnie przydatny, gdy dominują objawy czuciowe, mrowienie, drętwienie albo trzeba odróżnić ucisk korzenia od innego problemu neurologicznego. Neurochirurg wchodzi do gry wtedy, gdy trzeba ocenić, czy ucisk jest na tyle duży, że leczenie zachowawcze nie wystarczy.
W praktyce najlepiej działa jeden plan, a nie przypadkowe skakanie między gabinetami. NFZ przypomina, że rehabilitacja i fizjoterapia mają swoje zasady kierowania, dlatego warto, by leczenie prowadził lekarz, który potrafi połączyć diagnostykę, decyzję o lekach i dalsze postępowanie usprawniające. To oszczędza czas i zmniejsza ryzyko, że ktoś dostanie sprzeczne zalecenia.
Ważne jest też to, że nie każda rwa kulszowa kończy się operacją. W wielu przypadkach wystarcza leczenie przeciwbólowe, czas, mądrze dobrany ruch i rehabilitacja. Operację rozważa się zwykle wtedy, gdy ból jest oporny, objawy neurologiczne narastają albo badania pokazują wyraźny ucisk wymagający interwencji.
Skoro wiadomo już, kto może prowadzić leczenie, warto uczciwie powiedzieć, jakie zachowania najczęściej opóźniają poprawę zamiast ją przyspieszać.
Co naprawdę pomaga, a co często przedłuża ból
Przy rwie kulszowej największym błędem bywa zarówno całkowite bezruchowe leżenie, jak i forsowanie się mimo ostrego bólu. Krótki odpoczynek może być potrzebny, ale wielodniowe unieruchomienie zwykle nie jest dobrym rozwiązaniem. Kręgosłup lubi rozsądny ruch, a nie testowanie granic wytrzymałości.
- Unikaj dźwigania i skrętów tułowia, jeśli nasilają ból promieniujący do nogi.
- Nie rozciągaj na siłę tylnej taśmy ani nie wykonuj agresywnych ćwiczeń „na rozchodzenie”.
- Nie licz na to, że sam masaż albo „nastawienie” rozwiąże problem z uciskiem korzenia.
- Stosuj leki tylko zgodnie z zaleceniem lekarza, bo przy bólu neuropatycznym przypadkowe mieszanie preparatów rzadko daje dobry efekt.
- Jeśli po kilku dniach nie ma poprawy albo objawy schodzą głębiej do nogi, trzeba wrócić do lekarza.
Najlepiej sprawdzają się zwykle proste zasady: względny odpoczynek, pozycje odciążające, krótkie spacery w granicach tolerancji bólu i stopniowy powrót do codziennej aktywności. Gdy ból jest ostry, ciepło lub chłód mogą dać chwilową ulgę, ale nie zastępują diagnostyki ani leczenia przyczyny.
To ważne, bo wielu pacjentów skupia się wyłącznie na uśmierzeniu bólu, a pomija to, co naprawdę decyduje o nawrocie. Kiedy ostre objawy trochę odpuszczą, trzeba przejść do kolejnego etapu, czyli sensownej rehabilitacji.
Rehabilitacja po ostrym epizodzie daje największą szansę na spokój z plecami
Gdy najgorszy ból mija, zaczyna się właściwa praca z kręgosłupem. Rehabilitacja nie polega na „rozruszaniu na siłę”, tylko na odbudowie tolerancji na ruch, stabilizacji tułowia i zmniejszeniu przeciążeń, które wywołują nawroty. Zwykle chodzi o ćwiczenia dobrane do fazy choroby, a nie o gotowy zestaw z internetu.
Jak przypomina Pacjent.gov.pl, przy bólach kręgosłupa lepsze są krótkie, częste przerwy od siedzenia niż długie blokady bez ruchu. To samo dotyczy pracy przy biurku: pozycja ma znaczenie, ale równie ważna jest zmiana pozycji w ciągu dnia. Nawet najlepsze ćwiczenia nie pomogą, jeśli poza nimi człowiek wraca do tych samych przeciążeń.
W rehabilitacji liczy się też realizm. Jeśli ruch nasila promieniowanie bólu do stopy, to znak, że trzeba zmienić plan, a nie zaciskać zęby. Jeśli ćwiczenia zmniejszają ból, ale nie poprawiają czucia albo siły mięśni, kontrola lekarska jest nadal potrzebna. Dobrze prowadzona terapia ma pomóc odzyskać funkcję, a nie tylko dać chwilowy efekt rozgrzania mięśni.
W praktyce to właśnie rehabilitacja często decyduje o tym, czy rwa kulszowa zostanie jednorazowym epizodem, czy powracającym problemem. Dlatego na końcu warto zebrać wszystko w prostą ścieżkę działania.
Najkrótsza droga od bólu do sensownego leczenia
Jeśli objawy są typowe, ale bez czerwonych flag, najrozsądniej zacząć od lekarza POZ i przejść do ortopedy albo neurologa. Jeśli ból promieniuje, pojawia się drętwienie albo problem wraca, nie warto długo eksperymentować na własną rękę. Jeśli dochodzi niedowład, zaburzenie oddawania moczu, drętwienie krocza albo ból po urazie, potrzebna jest pilna pomoc szpitalna.
W tym temacie najważniejsze nie jest znalezienie jednej „magicznej” specjalizacji, tylko szybkie ustawienie właściwej kolejności działań. Najpierw ocena objawów, potem decyzja, czy wystarczy leczenie zachowawcze, czy trzeba pogłębić diagnostykę, a dopiero później rehabilitacja i praca nad kręgosłupem. Takie podejście zwykle daje lepszy efekt niż długie szukanie odpowiedzi w ciemno.
Jeśli miałbym sprowadzić sprawę do jednego zdania, powiedziałbym tak: przy rwie kulszowej warto jak najszybciej trafić do lekarza, który odróżni zwykły ból korzeniowy od sytuacji alarmowej, a potem poprowadzi diagnostykę i rehabilitację bez zbędnego kluczenia między gabinetami.