Rwa kulszowa to nie tylko ból pleców. To objaw podrażnienia lub ucisku korzeni nerwowych w odcinku lędźwiowo-krzyżowym, który potrafi promieniować od krzyża przez pośladek aż do łydki i stopy. W tym tekście wyjaśniam, czym dokładnie jest ten problem, jak odróżnić go od zwykłego przeciążenia, kiedy wystarcza leczenie zachowawcze, a kiedy potrzebna jest pilna konsultacja.
Najważniejsze fakty, które warto znać od razu
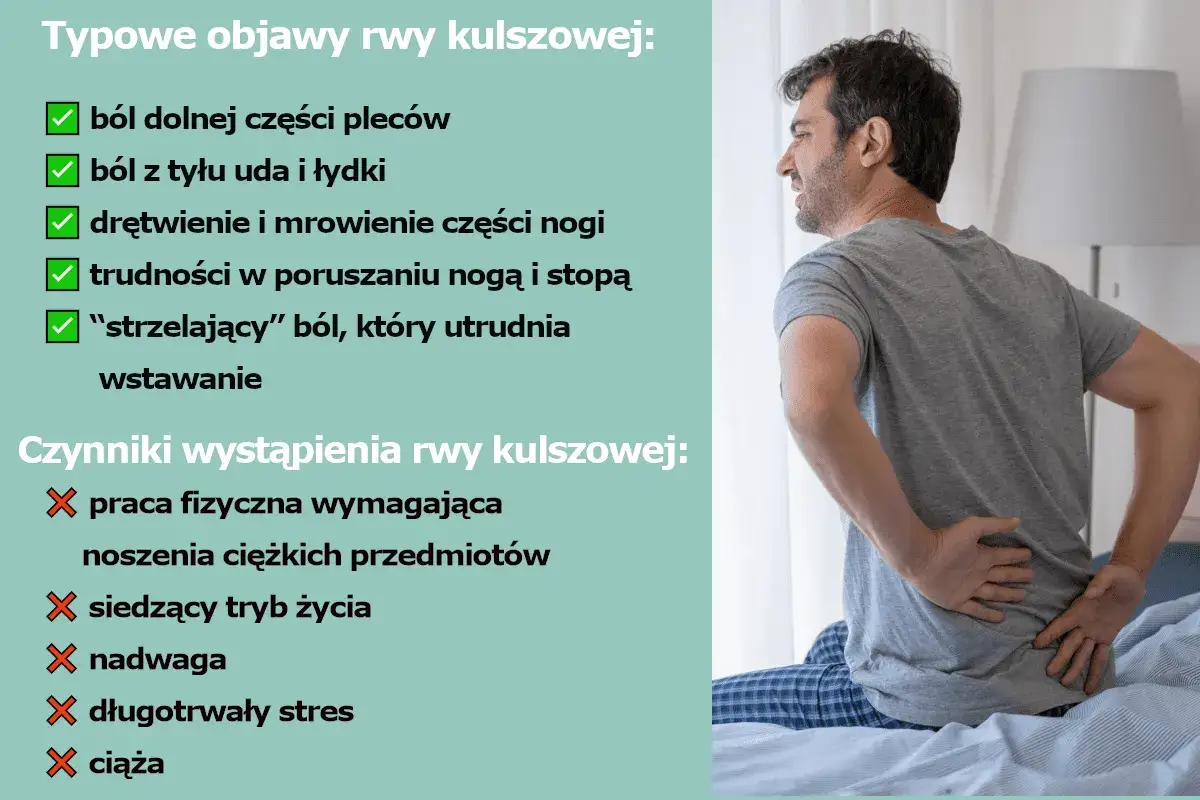
- Rwa kulszowa jest objawem, a nie samodzielną chorobą.
- Najczęściej wynika z dyskopatii, przepukliny krążka międzykręgowego albo zmian zwyrodnieniowych.
- Typowy ból biegnie jednostronnie od lędźwi przez pośladek i tylną część nogi.
- Rozpoznanie opiera się głównie na badaniu lekarskim i neurologicznym; rezonans jest potrzebny tylko w wybranych sytuacjach.
- Wiele przypadków poprawia się w ciągu 4-6 tygodni, jeśli nie dochodzi do dalszego drażnienia nerwu.
- Pomocy pilnie wymagają osłabienie nogi, zaburzenia oddawania moczu lub stolca oraz ból po urazie.

Jak działa ten ból i dlaczego schodzi do nogi
Ja patrzę na rwę kulszową przede wszystkim jak na sygnał ostrzegawczy z kręgosłupa. W praktyce chodzi o podrażnienie albo ucisk korzenia nerwowego w odcinku lędźwiowo-krzyżowym, czyli tam, gdzie powstają włókna tworzące nerw kulszowy. Nerw ten jest największym nerwem w ciele, dlatego nawet niewielki problem w kręgosłupie może dać bardzo szeroki i dokuczliwy obraz bólu.
To też powód, dla którego ból nie zatrzymuje się w samych plecach. Potrafi zejść do pośladka, tylnej powierzchni uda, łydki, a czasem aż do stopy. W medycynie taki obraz bywa opisywany jako radikulopatia lędźwiowo-krzyżowa, czyli podrażnienie korzenia nerwowego. Nie jest to więc osobna choroba, ale zespół objawów wynikający z konkretnego mechanizmu.
Ta różnica ma znaczenie praktyczne: jeśli rozumiesz, skąd bierze się ból, łatwiej odróżnisz zwykłe przeciążenie mięśni od problemu, który naprawdę wymaga diagnostyki. I właśnie dlatego sama lokalizacja bólu to za mało, by postawić sensowną ocenę.
Jak rozpoznać objawy i odróżnić je od zwykłego bólu pleców
Najbardziej typowa rwa kulszowa daje ból, który promieniuje wzdłuż jednej nogi. Często pacjent opisuje go jako pieczenie, przeszycie, „prąd” albo nagły ukłucie. Nasilenie rośnie przy siedzeniu, kaszlu, kichaniu, schylaniu się albo dłuższym staniu w jednej pozycji. Do tego mogą dojść mrowienie, drętwienie i osłabienie siły mięśniowej.
| Cecha | Zwykły ból przeciążeniowy | Rwa kulszowa |
|---|---|---|
| Lokalizacja | Najczęściej krzyż lub mięśnie pleców | Krzyż, pośladek, tylna część uda, łydka, stopa |
| Charakter bólu | Tępy, rozlany, miejscowy | Ostry, piekący, kłujący, czasem jak porażenie prądem |
| Promieniowanie | Rzadko schodzi wyraźnie do nogi | Typowo biegnie wzdłuż jednej nogi |
| Objawy neurologiczne | Zwykle brak drętwienia i osłabienia | Częste są mrowienie, drętwienie lub osłabienie mięśni |
| Czynniki nasilające | Wysiłek, dłuższe siedzenie, przeciążenie | Siedzenie, kaszel, kichanie, schylanie, skręty tułowia |
Ja zwykle zwracam uwagę na jeden prosty szczegół: jeśli ból kończy się na plecach, częściej chodzi o przeciążenie mięśniowe. Jeśli jednak „idzie” do nogi i dołącza do niego drętwienie albo słabsza stopa, sytuacja zaczyna wyglądać zupełnie inaczej. Trzeba też pamiętać, że podobne objawy mogą dawać inne problemy, na przykład zespół mięśnia gruszkowatego, biodro albo staw krzyżowo-biodrowy.
To prowadzi do kolejnego pytania, które pacjent zadaje bardzo szybko: co właściwie uciska nerw i dlaczego w ogóle do tego dochodzi?
Skąd bierze się ucisk na nerw kulszowy
Najczęściej winna jest dyskopatia, czyli uszkodzenie krążka międzykręgowego. Gdy jądro miażdżyste przemieszcza się przez osłabiony pierścień włóknisty, może uciskać korzeń nerwowy. Wtedy pojawia się ból, a często także stan zapalny wokół nerwu. To właśnie dlatego sama przepuklina dysku nie zawsze oznacza dramat, ale połączenie przepukliny z uciskiem daje już bardzo wyraźne objawy.
Druga częsta grupa przyczyn to zmiany zwyrodnieniowe, w tym osteofity, czyli wyrośla kostne, oraz zwężenie kanału kręgowego. Z wiekiem struktury kręgosłupa mogą zajmować więcej miejsca i zacząć drażnić korzenie nerwowe. Rzadziej problem wywołuje uraz, ześlizg kręgu, guz albo inna zmiana, która mechanicznie zajmuje przestrzeń wokół nerwu.
Dyskopatia i przepuklina dysku
To najczęstszy scenariusz. W praktyce częściej dotyczy osób aktywnych zawodowo, które dźwigają, długo siedzą albo regularnie przeciążają odcinek lędźwiowy. Czasem wystarczy jeden ruch w zgięciu i skręcie, żeby dotychczas „cichy” problem nagle dał o sobie znać.
Zwężenie kanału i zmiany zwyrodnieniowe
Tu ból bywa bardziej uporczywy i może pojawiać się przy chodzeniu lub dłuższym staniu. Nie zawsze jest tak gwałtowny jak przy świeżej przepuklinie, ale potrafi skutecznie ograniczać codzienne funkcjonowanie. U części osób objawy wracają falami, co często wymaga nie tylko leczenia, ale też lepszej profilaktyki ruchowej.
Przeczytaj również: Rwa kulszowa - do jakiego lekarza się udać? Poznaj ścieżkę leczenia
Co zwiększa ryzyko
- wiek między 20. a 50. rokiem życia, gdy przepukliny dysku są częstsze,
- nadwaga, bo zwiększa obciążenie kręgosłupa,
- praca z dźwiganiem, skrętami tułowia lub długim prowadzeniem samochodu,
- długie siedzenie i mała ilość ruchu,
- cukrzyca, która zwiększa podatność nerwów na uszkodzenie.
Nie każdy z tych czynników da się wyeliminować od razu, ale każdy z nich ma znaczenie. I właśnie dlatego po rozpoznaniu nie kończy się na samym „co to jest”, tylko przechodzi się do „jak to potwierdzić i co z tym zrobić”.
Jak lekarz potwierdza rozpoznanie
Ja zwykle zaczynam od wywiadu i prostego badania neurologicznego, bo to właśnie one najczęściej pokazują, czy problem ma charakter korzeniowy. Lekarz pyta, gdzie dokładnie zaczyna się ból, dokąd promieniuje, czy jest jednostronny, czy pojawia się drętwienie, osłabienie, a także czy wcześniej doszło do urazu albo przeciążenia.
Podczas badania sprawdza się siłę mięśni, odruchy i sposób chodzenia. Często prosi się pacjenta o stanie na palcach, na piętach, przysiad lub uniesienie wyprostowanej nogi. To proste testy, ale potrafią dużo powiedzieć o tym, czy korzeń nerwowy jest drażniony.
Badania obrazowe nie są potrzebne każdemu od razu. Rezonans magnetyczny zwykle rozważa się wtedy, gdy ból jest silny, utrzymuje się przez kilka tygodni albo nie reaguje na leczenie zachowawcze. RTG może pokazać zmiany mechaniczne, tomografia bywa pomocna w wybranych sytuacjach, a EMG ocenia stopień uszkodzenia korzenia nerwowego. W praktyce obraz jest dodatkiem do badania, a nie jego zamiennikiem.
To rozpoznanie decyduje o tym, czy wystarczy prostsze postępowanie, czy trzeba wdrożyć szersze leczenie. I właśnie tu najczęściej pojawia się pytanie, co naprawdę pomaga, a co daje tylko chwilową ulgę.
Co zwykle pomaga na początku
Przy łagodniejszych objawach najważniejsze jest mądre odciążenie, a nie całkowite leżenie. Dzień lub dwa odpoczynku mogą przynieść ulgę, ale długie unieruchomienie zwykle pogarsza sztywność i osłabia mięśnie. U wielu osób poprawa przychodzi w ciągu 4-6 tygodni, choć przy przepuklinie dysku proces może potrwać kilka tygodni do kilku miesięcy.
| Postępowanie | Po co je stosować | Na co uważać |
|---|---|---|
| Krótki odpoczynek | Zmniejsza drażnienie korzenia nerwowego | Bezruch przez wiele dni zwykle szkodzi bardziej niż pomaga |
| Chłodny okład do 20 minut | Łagodzi ból w pierwszych dniach | Nie przykładam lodu bezpośrednio do skóry |
| Ciepło po 2-3 dniach | Rozluźnia napięte mięśnie | Nie stosuję przy świeżym urazie lub narastającym obrzęku |
| Leki przeciwzapalne lub przeciwbólowe | Ułatwiają ruch i sen | Tylko zgodnie z ulotką i przy braku przeciwwskazań |
| Fizjoterapia | Pomaga wrócić do prawidłowego ruchu, postawy i stabilizacji | Ćwiczenia muszą pasować do fazy bólu |
Jeżeli dolegliwości są wyraźniejsze, lekarz może rozważyć zastrzyk steroidowy w okolicę korzenia nerwowego. Takie leczenie bywa skuteczne, ale nie jest rozwiązaniem dla każdego. Zabieg operacyjny zostawia się zwykle dla osób z wyraźnym osłabieniem nogi, zaburzeniami kontroli moczu lub stolca albo bólem, który nie ustępuje mimo leczenia zachowawczego. W praktyce stosuje się go wtedy, gdy korzyść jest większa niż ryzyko.
Ten podział na postępowanie łagodne i pilne jest kluczowy, bo pozwala uniknąć dwóch błędów: bagatelizowania poważnych objawów i zbyt agresywnego leczenia czegoś, co mogłoby ustąpić bez operacji.
Kiedy nie czekać i zgłosić się pilnie do lekarza
Nie zwlekam z konsultacją, jeśli ból pojawia się po urazie, jest nagły i bardzo silny albo zaczyna iść w parze z osłabieniem nogi. Natychmiastowej pomocy wymaga też utrata kontroli nad moczem lub stolcem, nagłe drętwienie oraz wyraźna słabość stopy. To już nie są objawy do obserwacji w domu.Na wizytę w najbliższym czasie warto umówić się wtedy, gdy ból trwa dłużej niż tydzień, narasta albo nie ustępuje mimo odpoczynku i rozsądnego leczenia objawowego. Jeśli utrzymuje się dłużej niż miesiąc, diagnostyka powinna być pełniejsza. Ja zawsze traktuję takie przeciąganie objawów jako sygnał, że problem sam się nie „rozchodzi” i trzeba szukać przyczyny.
Im szybciej wychwyci się sytuację alarmową, tym większa szansa na ochronę nerwu i uniknięcie trwałych ograniczeń. Z tego samego powodu warto też działać profilaktycznie, zanim kolejny epizod znowu wyłączy kręgosłup z codziennej pracy.
Co zrobić, żeby kręgosłup rzadziej wracał do tego problemu
Profilaktyka nie daje stuprocentowej ochrony, ale potrafi wyraźnie zmniejszyć ryzyko nawrotu. Wiele schorzeń kręgosłupa nasila się przez brak ruchu, długie siedzenie i przeciążenie, więc podstawą jest regularna, umiarkowana aktywność. Dla mnie najważniejsze są trzy rzeczy: stabilny tułów, przerwy od siedzenia i rozsądne obciążanie pleców.
- Utrzymuj regularny ruch, zwłaszcza spacery, ćwiczenia ogólnorozwojowe i pracę nad mięśniami głębokimi brzucha oraz pleców.
- Nie siedź długo bez przerwy. Krótkie, częste wstawanie działa lepiej niż jedna długa przerwa po kilku godzinach.
- Ustaw krzesło tak, by stopy opierały się o podłogę, a odcinek lędźwiowy miał podparcie.
- Dbaj o masę ciała, bo nadmiar kilogramów zwiększa obciążenie kręgosłupa.
- Przy podnoszeniu ciężarów używaj nóg, nie samego zgięcia pleców, i unikaj skrętu tułowia pod obciążeniem.
- Po epizodzie bólu wracaj do aktywności stopniowo, a nie dopiero wtedy, gdy wszystko „samo przejdzie”.
Jeśli ból zaczyna wracać, schodzi do nogi albo pojawia się drętwienie, nie traktuję tego jak zwykłego przeciążenia. To moment, w którym kręgosłup powinien zostać oceniony, zanim problem zacznie ograniczać chodzenie, pracę i sen. Właśnie wtedy szybka reakcja daje najlepszy efekt.