Gdy w opisie badań pojawia się sklerotyzacja stawu krzyżowo-biodrowego, najważniejsze nie jest samo sformułowanie, ale to, co pacjent faktycznie czuje. Taka zmiana bywa skutkiem przeciążenia, zwyrodnienia albo stanu zapalnego i właśnie od tego zależą objawy, dalsza diagnostyka oraz leczenie. W tym artykule porządkuję najczęstsze dolegliwości, pokazuję, jak odróżnić je od bólu biodra i kręgosłupa, oraz wyjaśniam, kiedy nie warto zwlekać z konsultacją.
Najważniejsze fakty o objawach i znaczeniu zmian sklerotycznych
- Sklerotyzacja to obraz przebudowy kości pod chrząstką, a nie osobna choroba.
- Najczęściej daje ból w okolicy krzyża, pośladka, biodra, czasem pachwiny i tylnej części uda.
- Poranna sztywność trwająca ponad 30-60 minut i ból nocny częściej sugerują komponent zapalny.
- Ból nasilany przy wstawaniu, chodzeniu po schodach lub długim staniu częściej pasuje do przeciążenia.
- RTG zwykle pokazuje zmiany przewlekłe, a MRI lepiej ocenia aktywny stan zapalny.
- Najlepsze efekty zwykle daje połączenie ruchu, fizjoterapii i leczenia przyczyny, a nie samo łagodzenie bólu.
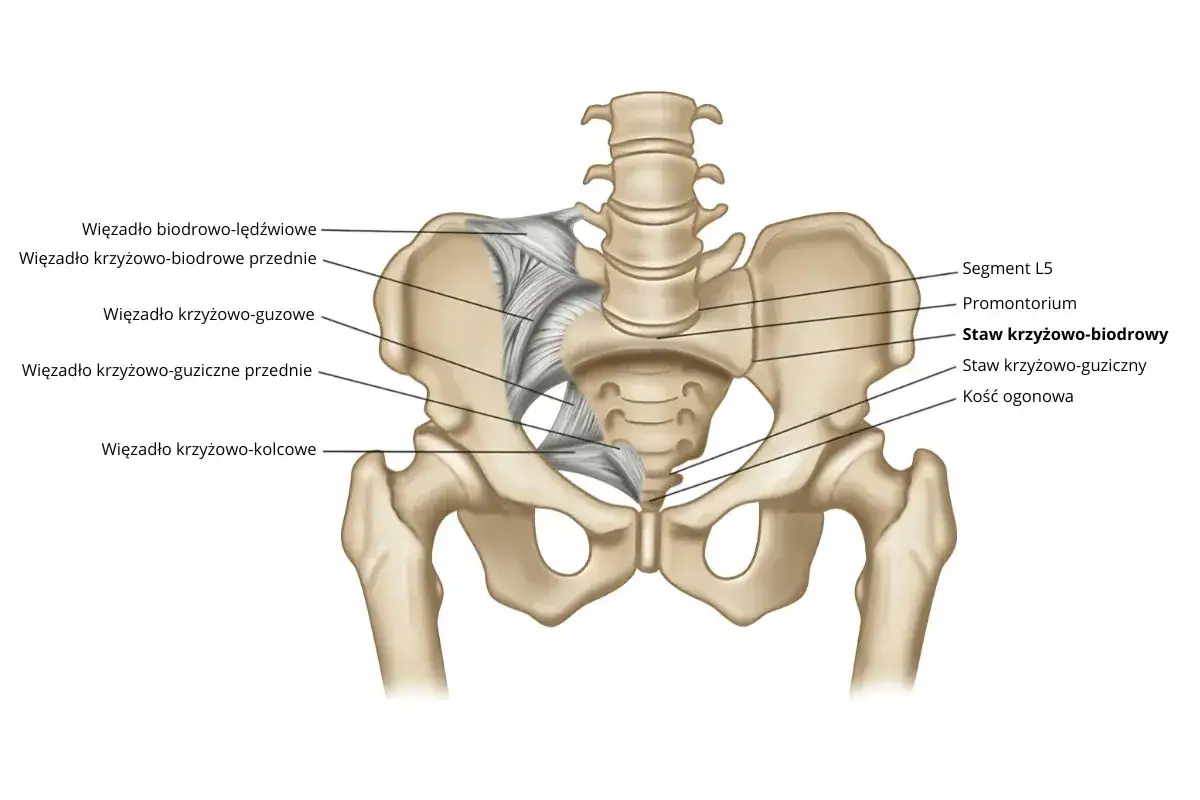
Czym jest sklerotyzacja w stawie krzyżowo-biodrowym
Sklerotyzacja oznacza zagęszczenie tkanki kostnej pod powierzchnią stawu. W praktyce radiolog widzi ją jako bardziej zbity, „bielszy” fragment kości na zdjęciu RTG lub w tomografii. To nie jest rozpoznanie samo w sobie, tylko znak, że w okolicy stawu od dłuższego czasu działał jakiś proces: przeciążenie, zwyrodnienie, stan zapalny albo następstwo urazu.
Właśnie dlatego nie lubię interpretować samego wyniku bez kontekstu klinicznego. Dwie osoby mogą mieć podobny opis badania, ale zupełnie inne dolegliwości. U jednej sklerotyczne zmiany będą przypadkowym znaleziskiem, u drugiej wyjaśnią wielomiesięczny ból pośladka i trudność z chodzeniem po schodach. Sam obraz nie mówi jeszcze, dlaczego pojawił się problem, a od tego zależy dalsze postępowanie.
W codziennej praktyce kluczowe jest więc pytanie nie o samo słowo z opisu, ale o to, czy staw rzeczywiście boli i jak ten ból się zachowuje. To prowadzi wprost do najważniejszego tematu: jakie objawy naprawdę się z tym wiążą.
Jakie objawy najczęściej towarzyszą zmianom sklerotycznym
Objawy nie są identyczne u każdego, ale pewne schematy powtarzają się bardzo często. Najbardziej typowy jest ból w dolnej części pleców lub pośladku, zwykle po jednej stronie, choć przy zmianach obustronnych dolegliwości mogą być bardziej rozlane. Pacjenci często opisują je jako tępy, głęboki ucisk albo kłujący ból przy zmianie pozycji.
- Ból pośladka i okolicy krzyżowej - często punktowy, trudny do jednoznacznego „wskazania palcem”.
- Promieniowanie do biodra, pachwiny lub tylnej części uda - to częsty powód pomyłki z chorobą biodra.
- Sztywność po bezruchu - rano, po dłuższym siedzeniu albo po długiej podróży samochodem.
- Nasilenie przy obciążeniu - wstawanie z krzesła, schody, długie stanie, chodzenie po nierównej nawierzchni.
- Bolesność przy ucisku - szczególnie w okolicy tylnego górnego kolca biodrowego i pośladka.
- Ograniczenie swobody ruchu - pacjent ma wrażenie, że „coś blokuje” obrót miednicy lub biodra.
Nie każdy jednak ma wyraźne objawy. Sklerotyczna zmiana może być widoczna w badaniu obrazowym, a jednocześnie nie dawać żadnych dolegliwości, zwłaszcza gdy ma charakter przewlekły i stabilny. To ważna rzecz, bo sam wynik nie powinien od razu uruchamiać myślenia o poważnej chorobie.
Jeśli ból utrzymuje się dłużej niż kilka tygodni, wraca falami albo coraz bardziej ogranicza ruch, trzeba spojrzeć szerzej i rozróżnić, czy dominuje przeciążenie, czy stan zapalny.
Kiedy ból bardziej pasuje do przeciążenia, a kiedy do zapalenia
To rozróżnienie ma duże znaczenie, bo objawy potrafią wyglądać podobnie, a leczenie bywa inne. Najprostsza zasada brzmi: ból mechaniczny zwykle nasila się przy obciążeniu i słabnie po odpoczynku, natomiast ból zapalny częściej budzi w nocy, daje poranną sztywność i poprawia się po „rozchodzeniu”.
| Obraz bólu | Co częściej sugeruje | Praktyczna wskazówka |
|---|---|---|
| Ból po dłuższym staniu, chodzeniu, schodach | Przeciążenie lub zwyrodnienie | Jeśli odpoczynek wyraźnie pomaga, częściej myślę o mechanice stawu niż o aktywnym zapaleniu. |
| Poranna sztywność ponad 30-60 minut | Proces zapalny | Im dłużej trwa sztywność i im bardziej ustępuje po ruchu, tym większe znaczenie ma diagnostyka reumatologiczna. |
| Ból nocny lub nad ranem | Zapalenie | Jeśli pacjent budzi się z bólu i musi wstać, żeby ulżyć sobie ruchem, to sygnał ostrzegawczy. |
| Początek po urazie, porodzie, intensywnym treningu | Przeciążenie, mikrourazy, niestabilność | Tu bardzo liczy się wywiad, bo moment pojawienia się bólu często podpowiada źródło problemu. |
| Naprzemienny ból pośladków, zmęczenie, inne objawy zapalne | Spondyloartropatia | Wtedy nie wolno ograniczać się do leczenia objawowego, tylko trzeba szukać przyczyny ogólnej. |
W praktyce patrzę na to bardzo prosto: jeśli pacjent mówi, że po ruchu jest lepiej, a po bezruchu gorzej, myślę inaczej niż wtedy, gdy odpoczynek wyraźnie przynosi ulgę. Taki detal często decyduje o tym, czy leczenie będzie prowadzone bardziej ortopedycznie, fizjoterapeutycznie czy reumatologicznie.
Ten sam ból łatwo pomylić z kłopotem z biodrem, dlatego w następnym kroku warto rozdzielić te trzy źródła dolegliwości.

Jak odróżnić problem stawu krzyżowo-biodrowego od kłopotów z biodrem i kręgosłupem
To jeden z najczęstszych praktycznych problemów. Ból z okolicy stawu krzyżowo-biodrowego potrafi promieniować do biodra, pachwiny i uda, więc pacjent ma wrażenie, że „boli biodro”, choć źródło leży niżej. Z drugiej strony choroba biodra, zwłaszcza zwyrodnienie stawu biodrowego, też może dawać dolegliwości rozlane i mylić obraz kliniczny.| Miejsce i charakter bólu | Co częściej sugeruje | Na co zwrócić uwagę |
|---|---|---|
| Ból głęboko w pośladku, przy dolnym odcinku pleców | Staw krzyżowo-biodrowy | Często nasila się przy wstawaniu, skręcie tułowia i dłuższym staniu. |
| Ból w pachwinie, trudność z zakładaniem skarpet, ograniczona rotacja biodra | Staw biodrowy | Tu bardzo ważne jest badanie zakresu ruchu biodra, zwłaszcza rotacji wewnętrznej. |
| Drętwienie, mrowienie, ból schodzący poniżej kolana | Kręgosłup lędźwiowy lub korzeń nerwowy | To już nie wygląda jak izolowany problem stawu krzyżowo-biodrowego. |
| Ból przy przewracaniu się w łóżku i przy dłuższym siedzeniu | Możliwy udział stawu krzyżowo-biodrowego | Jeśli dołącza sztywność po bezruchu, podejrzenie rośnie. |
Najprostszy wniosek jest taki: samą lokalizacją bólu nie da się postawić rozpoznania. Dlatego lekarz albo fizjoterapeuta patrzy nie tylko na miejsce dolegliwości, ale też na to, co ją wywołuje, jak długo trwa i czy są objawy neurologiczne. To prowadzi nas do diagnostyki, która ma uporządkować te wszystkie tropy.
Jak wygląda diagnostyka i kiedy nie warto czekać
Rozsądna diagnostyka zaczyna się od wywiadu i badania. W gabinecie liczy się nie tylko opis bólu, ale też to, kiedy się pojawia, czy pacjent miał uraz, poród, przeciążenia sportowe albo choroby zapalne. Potem sprawdza się ruchomość miednicy, bioder i odcinka lędźwiowego oraz wykonuje testy prowokacyjne, które pomagają odtworzyć dolegliwości.
W badaniach obrazowych sprawa wygląda tak: RTG i tomografia dobrze pokazują przewlekłe zmiany kostne, w tym sklerotyzację, zwężenie szpary stawowej czy osteofity. Z kolei MRI lepiej ocenia aktywny stan zapalny i zmiany w tkankach miękkich. Jeśli lekarz podejrzewa tło zapalne, może dołączyć badania krwi, na przykład CRP, OB lub inne testy dobrane do obrazu klinicznego.- Gorączka, dreszcze lub wyraźne złe samopoczucie.
- Silny ból po urazie albo niemożność obciążenia nogi.
- Drętwienie, osłabienie siły mięśniowej lub zaburzenia czucia.
- Problemy z oddawaniem moczu lub stolca.
- Ból, który szybko narasta albo nie daje spać przez kolejne noce.
Jeśli dolegliwości utrzymują się dłużej niż 2-4 tygodnie, wracają mimo odpoczynku albo wyraźnie ograniczają chodzenie, warto zgłosić się do ortopedy, reumatologa lub fizjoterapeuty. Im szybciej ustali się źródło bólu, tym mniejsze ryzyko, że problem się utrwali.
Po diagnostyce zwykle przechodzi się do leczenia, a tu największe znaczenie ma nie tylko rodzaj leku, ale też sposób usprawniania.
Co zwykle pomaga w leczeniu i rehabilitacji
Najlepsze efekty zwykle daje połączenie kilku działań, a nie jeden cudowny zabieg. Jeżeli przyczyną są przeciążenia lub zmiany zwyrodnieniowe, podstawą jest odciążenie stawu bez całkowitego unieruchamiania. Zbyt długa bezczynność zwykle pogarsza sztywność i osłabia mięśnie, które stabilizują miednicę.
- Fizjoterapia - ćwiczenia stabilizujące miednicę, wzmacnianie pośladków i mięśni głębokich tułowia, praca nad kontrolą ruchu.
- Korekta przeciążeń - mniej długiego siedzenia, unikanie noszenia ciężaru po jednej stronie, sensowne dawkowanie aktywności.
- Leczenie przeciwbólowe i przeciwzapalne - doraźnie, jeśli nie ma przeciwwskazań i jeśli lekarz uzna to za zasadne.
- Ćwiczenia domowe - regularność ma większe znaczenie niż intensywność; lepiej ćwiczyć krótko, ale systematycznie.
- Iniekcje lub leczenie specjalistyczne - rozważa się je wtedy, gdy objawy są oporne albo gdy stwierdza się wyraźny proces zapalny.
W przypadku tła reumatologicznego samo ćwiczenie nie wystarczy. Trzeba wtedy leczyć także chorobę podstawową, bo dopiero to zmniejsza aktywność zapalenia. Z kolei przy problemach stricte mechanicznych często największą różnicę robi stabilizacja miednicy i poprawa pracy bioder, a nie samo rozciąganie.
Jeśli wynik badania brzmi poważnie, ale objawy są niewielkie, nie trzeba wpadać w panikę. Trzeba raczej dobrze odczytać kontekst, bo to właśnie on decyduje o kolejnym kroku.
Co robić, gdy opis RTG brzmi groźnie, ale dolegliwości są niewielkie
Nawet gdy sklerotyzacja stawu krzyżowo-biodrowego pojawia się przypadkowo w opisie RTG, nie traktuję tego wyłącznie jako „złego wyniku”. Czasem jest to ślad dawnego przeciążenia, które już się uspokoiło, a czasem sygnał, że staw pracuje inaczej niż powinien, choć ból jeszcze nie jest duży. Właśnie dlatego najrozsądniej jest połączyć wynik z objawami, badaniem i historią dolegliwości.
Jeśli mam wskazać najpraktyczniejsze podejście, to wygląda ono tak: nie ignorować wyniku, ale też nie leczyć samego obrazu. Warto zanotować, gdzie dokładnie boli, co nasila objawy, czy sztywność pojawia się rano i czy ból bardziej ciągnie do pośladka, pachwiny czy uda. Taki opis bardzo pomaga podczas wizyty i często skraca drogę do rozpoznania.
Najwięcej daje spokojne, rzeczowe połączenie objawów z badaniem funkcjonalnym. To właśnie ono pozwala odróżnić zwykłe przeciążenie od problemu zapalnego, a także zdecydować, czy wystarczy rehabilitacja, czy potrzebna jest szersza diagnostyka i leczenie przyczynowe.